Для непосвященных: гемодиализ – процесс искусственного, производимого вне организма очищения крови. В норме эту функцию выполняют, как известно, почки – фильтр, данный от природы, а при их отказе или выраженной хронической функциональной несостоятельности ставится вопрос о подключении к аппарату «искусственная почка»
Гемодиализ считают той соломинкой, за которую может ухватиться больной, чьи почки отказались работать и выводить продукты обмена, ставшие для организма токсичными. Лет 20-30 назад служба гемодиализа в нашей стране, конечно, была, но, в основном, в столичных больницах. Сегодня она более доступна: в Костанае функционирует пять диализных центров, в Рудном – один, плюс городская многопрофильная больница, которая берет на себя экстренных больных.
Как осуществляется процесс очищения крови и сколько за это нужно платить – об этом и многом другом журналист «Рудненского рабочего» беседовал с врачом-нефрологом, эфферентологом диализного центра «Нефролайф» (ранее назывался «RenDial») Александром Бабенко.
– Как давно открылся центр, какие сотрудники здесь работают?
– С 2015 года и на протяжении двух лет в Рудном существовал центр «Bios». А центр «Нефролайф» открылся в 2017 году. До этого момента все пациенты с хронической почечной недостаточностью из Житикары, Лисаковска, Денисовского района и других близлежащих населенных пунктов получали лечение в костанайских гемодиализных центрах. Не скажу, что сейчас есть дефицит, мест всем хватает, пациенты даже вправе выбирать, где проходить лечение – в Рудном или в Костанае. Наш центр – это частная медицинская организация, работаем по государственному заказу. У нас работают врачи-нефрологи, эфферентологи, сейчас в штате три доктора, средний и младший медперсонал. Каждый доктор ведет 20 пациентов в месяц.

– Кто является вашими пациентами?
– Это пациенты, которым нефрологом установлен диагноз хроническая болезнь почек пятой стадии – терминальная хроническая почечная недостаточность. Когда по показателям креатинина, мочевины и другим лабораторным показателям, а также по жалобам пациента – очень плохо себя чувствуют, не могут ни кушать, ни пить – им назначается гемодиализ. В противном случае, в ближайшие несколько дней или недель такой пациент может погибнуть, так как организм уже в стадии декомпенсации и не может собственными силами исправить положение. У нас все пациенты – хроники, среди них есть те, которые на гемодиализе 10 и более лет. Наш центр – амбулаторная служба, работаем в режиме дневного стационара. Прежде чем попасть к нам, все они обследуются у областного нефролога, который выставляет показание о том, что пациенту нужен хрониодиализ. У подавляющего большинства это лечение пожизненное, но есть некоторые категории пациентов, у которых впоследствии функция почек улучшается и процедуру гемодиализа они проходят не три, а два раза в неделю. Но их очень мало.
– Какого возраста пациенты с терминальной (конечной) стадией болезни почек?
– Без ограничений по возрасту. Это может случиться и с теми, кто был инвалидом с детства по заболеванию почек или врожденным урологическим патологиям, им проводили операции, какие-то удачно, какие-то менее удачно. До определенного возраста – детского, подросткового – организм в состоянии компенсироваться, а взрослея, может уже и декомпенсироваться. У нас есть пациенты 21-22 лет и те, кому за 80. Все зависит от диагноза, от причины, которая привела пациента к хронической почечной недостаточности: это могут быть и врожденная патология, и хронические гломерулонефриты (прогрессирующее иммуновоспалительное поражение почек с исходом в склероз и почечную недостаточность). И в 20 лет с человеком такое может случиться. Абсолютно никто не застрахован.
– Верно ли, что частые ангины у ребенка или невылеченная ангина могут привести к заболеванию почек?
– Верно. Ангина – инфекционное заболевание, опасное своими осложнениями, такими, как развитие ревматизма и гломерулонефрита. Если заболевание не вылечить, то запускается аутоиммунный процесс, который может уже через полгода привести пациента на гемодиализ.
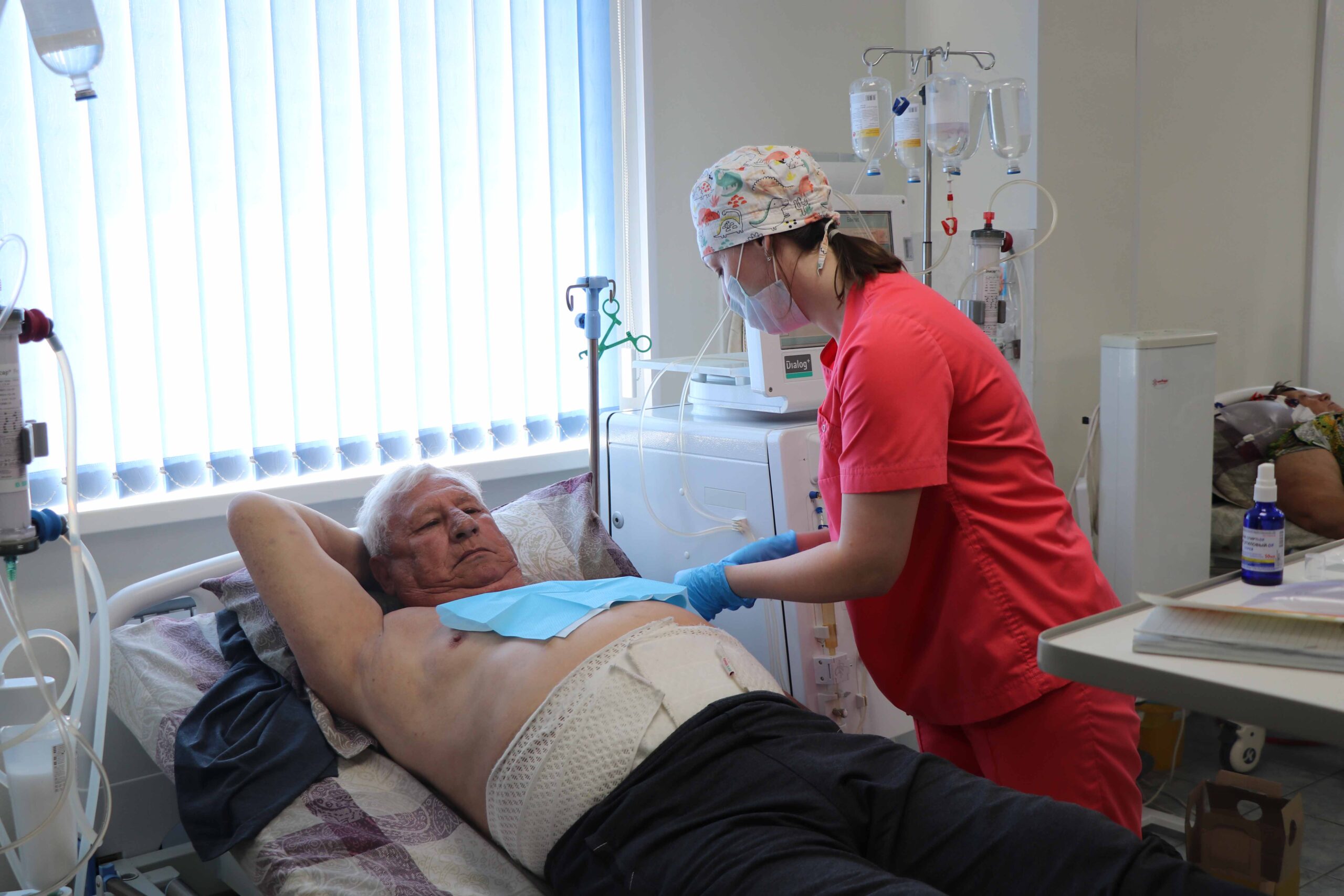
– Александр Владимирович, расскажите, как проходит процедура гемодиализа?
– Длительность процедуры четыре часа. Программа наших пациентов – три раза в неделю по четыре часа. У каждого свое время, исходя из количества пациентов, центр работает шесть дней в неделю в три смены: с 8.00 и до 22.00 часов. К прибытию пациентов аппараты уже готовы, их подключение производит медсестра. Во время процедуры доктора обходят всех пациентов, выясняют, не появились ли новые жалобы, чтобы перенастроить аппарат. Чтобы после гемодиализа пациент чувствовал себя хорошо, аппарат настраивается соответствующим образом с учетом индивидуальных особенностей пациента.
– А если оборудование вышло из строя?
– Наша задача – обеспечивать бесперебойную работу диализного центра. Иногда нельзя оставить пациента без гемодиализа даже на день-два, иначе он может попасть в больницу в тяжелом состоянии. Конечно, стараемся, чтобы всё оборудование, все системы всегда были исправны, а если что-то ломается, у нас есть своя инженерная служба, которая оперативно делает ремонт. Есть и резервные аппараты. Коммунальные службы всегда нас предупреждают об отключении электричества или воды, к примеру, для проведения одной процедуры гемодиализа необходимо 240 литров очищенной воды (на цокольном этаже диализного центра расположена система водоподготовки, ведь для диализа не используют воду из-под крана, а только ту, что прошла многоступенчатую водоподготовку).

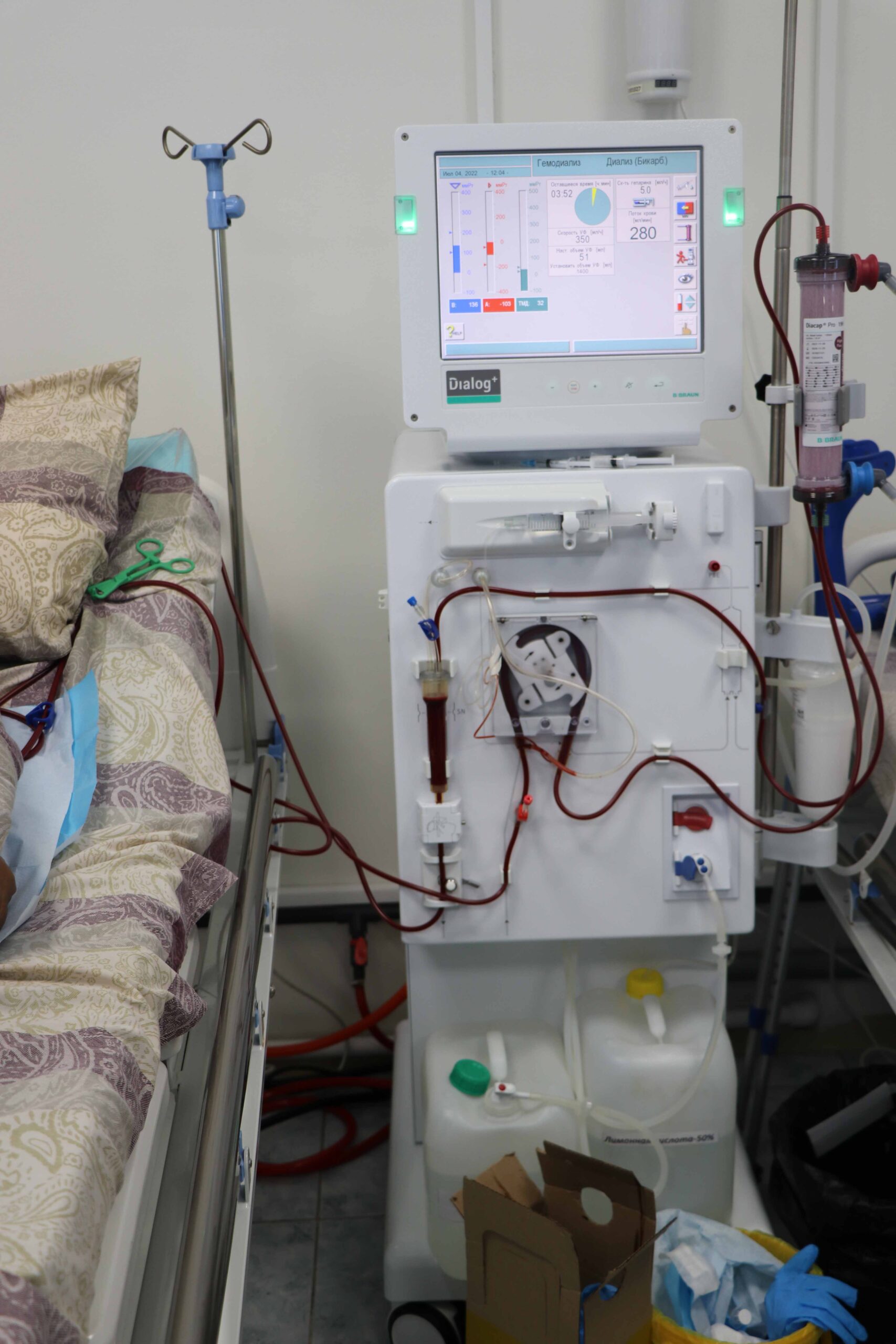
– По какому принципу работает аппарат «искусственная почка»?
– На сенсорном экране отражаются все основные параметры для проведения гемодиализа – осмолярность (характеристика растворов), температура, сколько лишней жидкости необходимо забирать, уровень артериального давления. Гемодиализ осуществляется посредством сосудистого доступа. Пациентам заранее, до гемодиализа, в хирургическом отделении проводится операция – наложение артерии венозной фистулы (диализного шунта). Грубо говоря, сосудистый хирург сшивает подкожную вену и артерию. В течение нескольких месяцев эта фистула «созревает», сосуды становятся все более выраженными, что позволяет проводить процедуру гемодиализа при помощи двух игл: одна из них забирает кровь для очищения, вторая – возвращает ее обратно в организм уже очищенной. Такое непрерывное движение крови из пациента и в пациента идет на протяжении четырех часов.
– Во сколько обходится гемодиализ пациентам?
– Лечение пациентов с хронической почечной недостаточностью производится за счет государства, так всегда было. В эту услугу входит доставка пациента до гемодиализного центра и обратно до дома. Мы работаем по фактическим затратам, то есть из фонда социального медицинского страхования нам оплачивается каждый пролеченный случай. Одна процедура гемодиализа стоит порядка 36000 тенге, в месяц пациент программного диализа принимает 13 процедур. В эту сумму входит расходный материал и все необходимые медикаменты, они очень дорогостоящие. Повторюсь: для лечения в гемодиализном центре пациенту необходимо иметь на руках не только подтвержденный диагноз областного нефролога, но и протокол соответствующей комиссии.
– Чем характеризуется хроническая почечная недостаточность, насколько она затрудняет жизнь?
– Это тяжелое заболевание. Кроме гемодиализа, пациенту необходимо следить за своим состоянием, регулярно сдавать анализы. Таким пациентам предписана строгая диета – с резким ограничением соли, водный режим у них ограничен, то есть много пить тоже нельзя. Состояние здоровья пациента с хронической почечной недостаточностью во многом зависит от его дисциплины, от его отношения к собственному здоровью. Конечно, нельзя забывать о регулярном приеме гипотензивных препаратов – практически на 90 процентов все пациенты, страдающие хронической почечной недостаточностью, являются гипертониками, препараты от давления им бесплатно выдаются в поликлинике.
– Что такое перитонеальный диализ?
– Это диализ без контакта с кровью, при котором очистка крови происходит в брюшной полости пациента. Так как брюшина имеет свойство тоже отдавать все токсины. Чаще всего перитонеальный диализ используется в детском возрасте, у новорожденных. Если при рождении у ребенка диагностируется врожденная почечная патология, то он долгое время может принимать перитонеальный диализ. Данная процедура производится только в условиях стационара. В Казахстане мало пациентов, кому предписан перитонеальный диализ.
– В Казахстане, по данным 2021 года, по трансплантации органов проводится не более пяти-шести операций в год. Хотя нуждаются в новой почке все казахстанцы, состоящие на диализе. Есть ли в Рудном пациенты, которым была пересажена почка?
– Да, есть. Это пациенты из числа молодежи. Каждый год один-два наших молодых пациента проходят операцию по пересадке почки. Почему молодежь? Это решают трансплантологи. Отмечу, что в Казахстане разрешена пересадка органов только от родственников. Такие операции, как и все необходимые для этого обследования, проводятся в Национальном научном центре онкологии и трансплантологии в Нур-Султане. Процедура очень дорогостоящая, но осуществляется в рамках госпрограммы, то есть бесплатно, за счет государства.
– И каковы результаты пересадки: донорская почка приживается?
– За этим следит участковая служба поликлиники, к которой прикреплен пациент. После пересадки он получает иммунодепрессанты для подавления иммунитета, чтобы не произошло отторжение трансплантата. Эти препараты тоже дорогостоящие, и тоже оплачиваются из бюджета. Насколько мне известно, все пациенты из Рудного, кому была пересажена почка, в гемодиализный центр не возвращались.
– Благодарю за беседу.
Елена ВОРОНИНА,
газета «Рудненский рабочий»
фото Марка ТИХОМОЛОВА